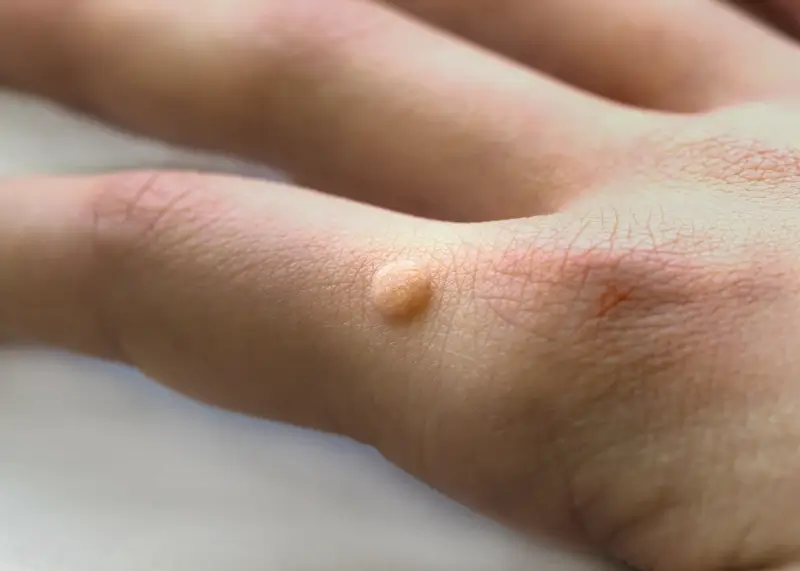
Kurzajki, znane medycznie jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się w różnych miejscach ciała, nierzadko sprawiając dyskomfort i nieestetyczny wygląd. Ich etiologia jest ściśle związana z infekcją wirusową, a dokładniej z wirusami brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony, a jego obecność w środowisku jest powszechna, co sprawia, że zakażenie jest stosunkowo łatwe. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla ich profilaktyki i skutecznego leczenia.
Wirus HPV przenosi się głównie poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub z zanieczyszczonymi powierzchniami. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być różny – od kilku tygodni do nawet kilku miesięcy. Wirus wnika do naskórka przez drobne uszkodzenia, skaleczenia czy otarcia, namnaża się w komórkach skóry, prowadząc do ich niekontrolowanego rozrostu, co manifestuje się jako brodawka. Różne typy wirusa HPV odpowiadają za różne rodzaje kurzajek, które mogą przybierać rozmaite formy – od płaskich i gładkich, po brodawkowate i kalafiorowate.
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu dla doświadczonego lekarza, jednakże pacjenci często mają wątpliwości, czy dana zmiana to faktycznie kurzajka, czy może coś innego. Charakterystyczna, szorstka powierzchnia, obecność drobnych czarnych punktów (zakrzepłych naczyń krwionośnych) oraz lokalizacja na dłoniach, stopach czy łokciach to typowe cechy. W niektórych przypadkach kurzajki mogą być mylone z odciskami czy modzelami, zwłaszcza te zlokalizowane na stopach, które są narażone na ucisk i tarcie obuwia. Ważne jest, aby w przypadku wątpliwości skonsultować się z lekarzem, który postawi właściwą diagnozę i zaproponuje odpowiednie metody leczenia.
Wirus HPV jako główna przyczyna powstawania kurzajek
Podstawowym czynnikiem etiologicznym odpowiedzialnym za rozwój kurzajek jest infekcja wirusami brodawczaka ludzkiego, czyli HPV. Jest to bardzo zróżnicowana grupa wirusów, licząca ponad sto odmian, z których każda ma tendencję do atakowania określonych obszarów skóry i błon śluzowych. Nie wszystkie typy HPV wywołują kurzajki; wiele z nich jest zupełnie niegroźnych dla zdrowia. Jednakże pewne serotypy wirusa, takie jak HPV-1, HPV-2, HPV-4, HPV-6 czy HPV-7, są bezpośrednio powiązane z powstawaniem brodawek na skórze. Te właśnie typy wirusa są odpowiedzialne za najczęściej spotykane rodzaje kurzajek, takie jak brodawki zwykłe, brodawki stóp czy brodawki płaskie.
Wirus HPV przenosi się drogą kontaktową. Oznacza to, że do zakażenia dochodzi poprzez bezpośredni kontakt z zainfekowaną skórą lub poprzez pośredni kontakt z przedmiotami i powierzchniami, na których wirus się znajduje. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, szatnie czy siłownie, stanowią idealne środowisko dla przetrwania i rozprzestrzeniania się wirusa. Drobne skaleczenia, otarcia czy nawet maceracja skóry (zmiękczenie i rozpulchnienie naskórka, np. po długim kontakcie z wodą) ułatwiają wirusowi wniknięcie do organizmu. Po wniknięciu do naskórka, wirus HPV infekuje keratynocyty – komórki naskórka – i indukuje ich nadmierne namnażanie, co prowadzi do powstania charakterystycznego zgrubienia, czyli kurzajki.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U osób z silnym i sprawnie działającym systemem immunologicznym organizm często jest w stanie samodzielnie zwalczyć wirusa, prowadząc do samoistnego ustąpienia brodawek. Jednakże u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu lub niedożywienia, infekcja może być bardziej uporczywa, a kurzajki mogą szybko nawracać lub pojawiać się w większej liczbie. Dlatego też, oprócz bezpośredniego leczenia zmian skórnych, często zaleca się również wspieranie układu odpornościowego.
Sposoby przenoszenia się wirusa brodawczaka ludzkiego
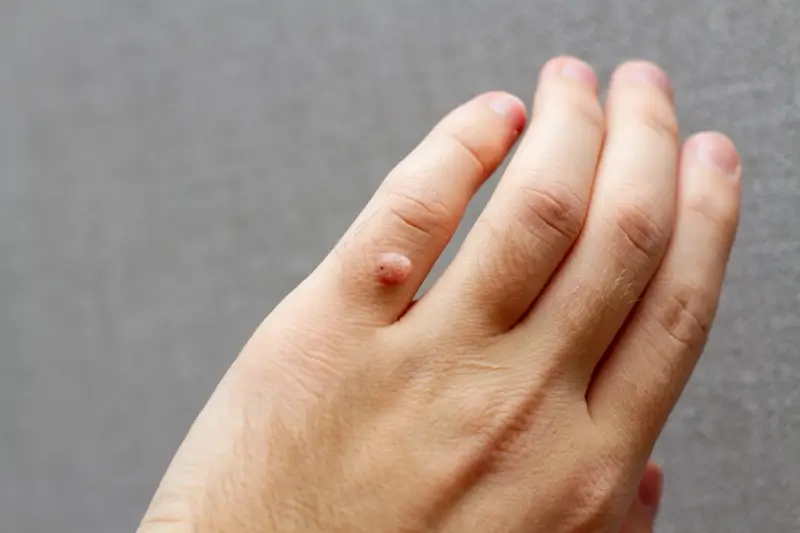
Oprócz kontaktu bezpośredniego, wirus HPV może przenosić się również drogą pośrednią. Dotyczy to sytuacji, gdy osoba zdrowa dotyka przedmiotów lub powierzchni, na których znajdują się cząsteczki wirusa, a następnie dotyka swojej skóry, zwłaszcza w miejscach, gdzie występują drobne uszkodzenia naskórka. Szczególnie narażone są miejsca o zwiększonej wilgotności i temperaturze, gdzie wirusy lepiej przeżywają. Należą do nich między innymi:
- Baseny i inne obiekty wodne
- Prysznice i przebieralnie publiczne
- Siłownie i sale ćwiczeń
- Publiczne toalety
- Wspólne ręczniki, maty do ćwiczeń czy inne przedmioty osobistego użytku
Nawet podczas korzystania z tych miejsc, odpowiednie środki higieny, takie jak noszenie klapek czy unikanie bezpośredniego kontaktu skóry z potencjalnie zanieczyszczonymi powierzchniami, mogą znacząco zmniejszyć ryzyko infekcji.
Wirus może również przemieszczać się z jednej części ciała na inną u tej samej osoby. Jest to tzw. samozakażenie. Może nastąpić na przykład podczas drapania kurzajki, a następnie dotknięcia innej części skóry, co prowadzi do powstania nowych zmian. Szczególnie narażone są osoby, które mają nawyk obgryzania paznokci lub skórek, ponieważ mogą w ten sposób przenieść wirusa z dłoni na okolice paznokci lub odwrotnie. Również zakażona skóra stóp może prowadzić do rozwoju kurzajek na innych częściach ciała, jeśli dojdzie do kontaktu z otwartymi ranami lub otarciami.
Czynniki sprzyjające rozwojowi kurzajek
Chociaż obecność wirusa HPV jest niezbędna do powstania kurzajki, nie każda osoba mająca kontakt z wirusem ulegnie zakażeniu. Istnieje szereg czynników, które mogą znacząco zwiększać podatność organizmu na infekcję i sprzyjać rozwojowi brodawek. Jednym z najważniejszych czynników jest osłabiony układ odpornościowy. Gdy system immunologiczny jest osłabiony, organizm ma trudności z efektywnym zwalczaniem wirusa, co ułatwia mu namnażanie się i wywoływanie zmian skórnych. Osłabienie odporności może być spowodowane różnymi przyczynami, takimi jak przewlekły stres, niedobory żywieniowe, brak wystarczającej ilości snu, choroby przewlekłe (np. cukrzyca, HIV/AIDS) czy przyjmowanie leków immunosupresyjnych.
Uszkodzenia skóry stanowią kolejny istotny czynnik ułatwiający wirusowi HPV wniknięcie do organizmu. Drobne skaleczenia, zadrapania, otarcia, pęknięcia naskórka, a nawet maceracja skóry (nadmierne rozmiękczenie naskórka, np. po długim kontakcie z wodą) tworzą „bramę” dla wirusa. Dlatego też osoby pracujące w zawodach wymagających częstego kontaktu z wodą, osoby z problemami skórnymi takimi jak egzema czy łuszczyca, a także osoby z suchą i pękającą skórą są bardziej narażone na zakażenie. Szczególnie na stopach, gdzie skóra jest często narażona na ucisk i tarcie od obuwia, mogą pojawiać się mikrourazy, które sprzyjają infekcji wirusowej.
Warto również zwrócić uwagę na czynniki środowiskowe i behawioralne. Miejsca takie jak baseny, sauny, siłownie czy sale gimnastyczne, gdzie panuje wysoka wilgotność i temperatura, sprzyjają przetrwaniu wirusa HPV. W takich miejscach wirus może długo utrzymywać się na powierzchniach, a wilgotna skóra jest bardziej podatna na uszkodzenia i infekcje. Wszelkie zachowania zwiększające ryzyko bezpośredniego lub pośredniego kontaktu z wirusem, takie jak nieprzestrzeganie zasad higieny, dzielenie się przedmiotami osobistego użytku, czy drapanie istniejących kurzajek, przyczyniają się do rozprzestrzeniania infekcji.
Rodzaje kurzajek i ich specyficzne lokalizacje
Kurzajki, choć wszystkie wywoływane są przez wirusy HPV, mogą przyjmować różne formy i lokalizować się w różnych miejscach na ciele, co jest związane z typem wirusa, który wywołał infekcję, oraz z miejscem, w którym wirus wniknął do organizmu. Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na palcach, dłoniach i łokciach. Charakteryzują się szorstką, nierówną powierzchnią i często są lekko uniesione nad powierzchnię skóry. Mogą mieć kolor skóry lub być nieco ciemniejsze. Czasami widoczne są na nich drobne czarne punkty, które są wynikiem zakrzepłych naczyń krwionośnych.
Bardzo częstym typem są brodawki stóp, zwane również kurzajkami podeszwowymi. Pojawiają się one zazwyczaj na podeszwach stóp, miejscach narażonych na ucisk i tarcie podczas chodzenia. Z tego powodu często są one spłaszczone i wrastają do wnętrza skóry, co może powodować ból podczas stania i chodzenia. Mogą występować pojedynczo lub tworzyć grupy, tzw. mozaikowe brodawki stóp. Powierzchnia brodawek podeszwowych jest zazwyczaj szorstka, a obecność czarnych punktów jest również charakterystyczna. Ze względu na lokalizację, mogą być mylone z odciskami.
Innym rodzajem są brodawki płaskie, które najczęściej występują na twarzy, szyi, grzbietach dłoni i kolanach. Są one mniejsze, bardziej płaskie i gładkie w dotyku niż brodawki zwykłe. Mogą być lekko wyniesione nad powierzchnię skóry i mieć kolor skóry, różowy lub brązowawy. Czasami pojawiają się w dużej liczbie, tworząc linie lub skupiska, co jest często związane z zadrapaniem lub otarciem, które rozprowadziło wirusa. Brodawki płaskie są szczególnie uciążliwe na twarzy ze względu na ich widoczność i potencjalne problemy kosmetyczne.
Istnieją również rzadsze rodzaje kurzajek, takie jak brodawki nitkowate, które przypominają małe, miękkie wyrostki skórne i najczęściej pojawiają się na szyi, powiekach i w okolicach pach. Pojawiają się one zazwyczaj u osób dorosłych. Niezależnie od rodzaju i lokalizacji, wszystkie kurzajki są wynikiem infekcji wirusowej i w większości przypadków można je skutecznie leczyć.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć kurzajki zazwyczaj nie stanowią poważnego zagrożenia dla zdrowia, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Przede wszystkim, jeśli nie jesteśmy pewni, czy dana zmiana skórna to faktycznie kurzajka, powinniśmy skonsultować się z lekarzem lub dermatologiem. Istnieje wiele innych zmian skórnych, które mogą imitować kurzajki, na przykład znamiona barwnikowe, rogowacenie łojotokowe, czy nawet niektóre zmiany nowotworowe. Samodzielne diagnozowanie i leczenie nieznanych zmian skórnych może być ryzykowne i prowadzić do opóźnienia właściwej terapii.
Szczególną ostrożność powinny zachować osoby z grup ryzyka. Mowa tu o pacjentach z cukrzycą, chorobami układu krążenia, problemami z krążeniem obwodowym, czy też osoby z obniżoną odpornością, na przykład po przeszczepach narządów lub w trakcie chemioterapii. U tych osób nawet niewielkie zmiany skórne, w tym kurzajki, mogą prowadzić do poważniejszych komplikacji, takich jak infekcje bakteryjne, owrzodzenia czy trudności w gojeniu. W takich przypadkach zawsze zaleca się konsultację lekarską przed podjęciem jakichkolwiek prób leczenia.
Warto również zgłosić się do lekarza, jeśli kurzajki są zlokalizowane w miejscach szczególnie wrażliwych lub problematycznych. Dotyczy to zwłaszcza zmian na twarzy, w okolicy oczu, na narządach płciowych lub w odbycie. W takich miejscach leczenie domowe może być nieskuteczne, a nawet niebezpieczne, a specjalista będzie w stanie zastosować odpowiednie, bezpieczne metody. Również kurzajki, które szybko rosną, zmieniają kolor, krwawią, są bolesne lub powodują znaczny dyskomfort, wymagają konsultacji lekarskiej. Mogą to być oznaki, że zmiana jest bardziej agresywna lub uległa wtórnemu zakażeniu.
Nawracające kurzajki, które pomimo prób leczenia powracają lub pojawiają się w większej liczbie, również powinny skłonić do wizyty u lekarza. Może to sugerować, że organizm nie radzi sobie z infekcją wirusową, a konieczne może być zastosowanie silniejszych metod terapeutycznych lub diagnostyka w kierunku innych schorzeń osłabiających odporność. Lekarz może zlecić dodatkowe badania, zaproponować profesjonalne metody leczenia lub skierować pacjenta do specjalisty.
Profilaktyka i metody zapobiegania powstawaniu kurzajek
Najskuteczniejszą metodą zapobiegania powstawaniu kurzajek jest unikanie kontaktu z wirusem HPV, który jest ich przyczyną. Podstawą profilaktyki jest zachowanie zasad higieny osobistej. Należy unikać bezpośredniego kontaktu ze skórą osób z widocznymi kurzajkami. W miejscach publicznych, takich jak baseny, sauny, siłownie czy sale gimnastyczne, zawsze należy nosić obuwie ochronne, na przykład klapki. Pozwala to zminimalizować ryzyko kontaktu stóp z wirusem obecnym na podłogach.
Bardzo ważne jest dbanie o stan skóry, aby była ona zdrowa i niepodatna na uszkodzenia. Należy nawilżać skórę, szczególnie w okresach suchych i zimnych, aby zapobiec jej pękaniu. Wszelkie drobne skaleczenia, otarcia czy zadrapania powinny być natychmiast oczyszczone i zabezpieczone opatrunkiem. Szczególną uwagę należy zwrócić na higienę rąk, ponieważ są one często używane do dotykania różnych powierzchni i mogą łatwo przenosić wirusa. Regularne mycie rąk wodą z mydłem jest prostym, ale skutecznym sposobem na ograniczenie rozprzestrzeniania się infekcji.
Unikaj dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, maszynki do golenia, pilniki do paznokci czy inne akcesoria, które mogą mieć kontakt ze skórą. Jeśli masz kurzajki, staraj się nie drapać ich ani nie drapać innych części ciała, aby uniknąć samozakażenia i rozprzestrzeniania wirusa. Warto również zadbać o ogólną kondycję organizmu i wzmocnić układ odpornościowy. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie przewlekłego stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu przed infekcjami, w tym również przed wirusem HPV.
W przypadku osób, które miały już kurzajki, profilaktyka jest szczególnie ważna, aby zapobiec nawrotom infekcji. Często zaleca się dalsze przestrzeganie zasad higieny, unikanie miejsc, gdzie wirus łatwo się rozprzestrzenia, a także dbanie o stan skóry. W niektórych przypadkach, zwłaszcza gdy występują nawracające infekcje, lekarz może zalecić dodatkowe środki ostrożności lub metody wspierające układ odpornościowy. Pamiętaj, że nawet jeśli kurzajki znikną, wirus HPV może pozostać w organizmie w stanie uśpienia, dlatego profilaktyka powinna być długoterminowym nawykiem.