„`html
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka ludzi w każdym wieku. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także stanowić defekt estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W tym artykule zagłębimy się w mechanizmy stojące za rozwojem kurzajek, omówimy czynniki ryzyka oraz przedstawimy sposoby ich identyfikacji, abyś mógł lepiej radzić sobie z tym powszechnym schorzeniem skóry.
Podstawowym sprawcą kurzajek jest infekcja wirusowa. Konkretnie, za ich rozwój odpowiadają wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a każdy z nich ma tendencję do atakowania określonych obszarów skóry i błon śluzowych, prowadząc do powstawania różnorodnych rodzajów brodawek. Wirusy te są niezwykle powszechne w środowisku, co sprawia, że kontakt z nimi jest bardzo łatwy. Wnikają one do organizmu zazwyczaj przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia.
Należy podkreślić, że samo zakażenie wirusem HPV nie zawsze prowadzi do pojawienia się kurzajek. Rozwój infekcji i manifestacja brodawek zależą w dużej mierze od indywidualnej odpowiedzi immunologicznej organizmu. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub po prostu w okresach obniżonej odporności, są bardziej podatne na rozwój kurzajek po kontakcie z wirusem. Zrozumienie tej zależności jest pierwszym krokiem do skutecznej profilaktyki i terapii.
Główne przyczyny powstawania kurzajek na ciele
Główną przyczyną powstawania kurzajek jest obecność wirusów brodawczaka ludzkiego (HPV) w naszym otoczeniu. Wirusy te są wszechobecne i mogą przetrwać na różnych powierzchniach, zwłaszcza w wilgotnych i ciepłych miejscach. Do zakażenia dochodzi najczęściej poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną lub przez dotykanie zanieczyszczonych przedmiotów. Miejsca takie jak baseny, sauny, siłownie, czy wspólne szatnie stanowią idealne środowisko do rozprzestrzeniania się HPV. Wirus atakuje komórki naskórka, powodując ich nadmierne namnażanie i prowadząc do charakterystycznego, nierównego wzrostu skóry, który znamy jako kurzajkę.
Kluczowym czynnikiem wpływającym na rozwój kurzajek jest stan naszego układu odpornościowego. Silna odporność potrafi skutecznie zwalczyć wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne. Natomiast osłabienie systemu immunologicznego, spowodowane stresem, niewłaściwą dietą, brakiem snu, chorobami przewlekłymi lub przyjmowaniem leków immunosupresyjnych, znacząco zwiększa ryzyko infekcji i pojawienia się brodawek. Warto pamiętać, że wirus HPV może pozostawać w organizmie w stanie uśpienia przez długi czas, a kurzajki mogą pojawić się niespodziewanie, gdy nasza odporność ulegnie osłabieniu.
Częstość występowania kurzajek jest również związana z wiekiem. Dzieci i młodzież, których układ odpornościowy jest jeszcze w fazie rozwoju, są bardziej podatne na infekcje wirusowe, w tym na HPV. W tej grupie wiekowej kurzajki są bardzo powszechne, zwłaszcza na dłoniach i stopach. U dorosłych, choć odporność jest zazwyczaj silniejsza, kurzajki nadal mogą się pojawiać, szczególnie w sytuacjach obniżonej odporności lub przy częstym kontakcie z wirusem.
Oto kilka dodatkowych czynników, które mogą przyczynić się do powstawania kurzajek:
- Drobne urazy skóry, takie jak skaleczenia, otarcia czy pęknięcia naskórka, które stanowią bramę wejścia dla wirusa.
- Nadmierne pocenie się, szczególnie stóp, tworzące wilgotne środowisko sprzyjające namnażaniu się wirusów.
- Narażenie na wirusa w miejscach publicznych o dużej wilgotności, takich jak baseny, sauny czy siłownie.
- Wspólne korzystanie z przedmiotów osobistych, takich jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp.
- Obgryzanie paznokci lub skórek wokół paznokci, co ułatwia przenoszenie wirusa na dłonie i pod paznokcie.
Jak kurzajki przenoszą się z osoby na osobę i środowiska
Przenoszenie się kurzajek, a właściwie wirusa HPV, który je wywołuje, odbywa się na kilka głównych sposobów. Najczęstszą drogą infekcji jest bezpośredni kontakt skóra do skóry z osobą, która ma aktywne zmiany skórne w postaci brodawek. Wirus znajduje się na powierzchni skóry osoby zakażonej i łatwo może przejść na skórę zdrowej osoby, jeśli ta ma jakiekolwiek mikrouszkodzenia naskórka, przez które wirus może wniknąć do organizmu. Dotyczy to zarówno kontaktu fizycznego, jak i przypadkowego otarcia się o zakażoną skórę.
Kolejnym istotnym sposobem przenoszenia jest kontakt pośredni, czyli przez zakażone przedmioty i powierzchnie. Wirus HPV jest stosunkowo odporny i może przetrwać poza organizmem człowieka przez pewien czas. Szczególnie narażone są miejsca o dużej wilgotności i cieple, gdzie wirusy czują się najlepiej. Do takich miejsc należą między innymi:
- Podłogi w publicznych prysznicach, szatniach i okolicach basenów.
- Wspólne ręczniki, dywaniki łazienkowe.
- Narzędzia do pielęgnacji stóp, takie jak cążki czy pilniki, jeśli nie są odpowiednio dezynfekowane.
- Uchwyty, poręcze i inne powierzchnie w miejscach publicznych, których dotykają liczne osoby.
Szczególną uwagę należy zwrócić na przenoszenie wirusa w obrębie własnego ciała, czyli autoinfekcję. Jeśli osoba ma już kurzajkę, może nieświadomie przenieść wirusa z tej zmiany na inne partie skóry podczas dotykania, drapania lub golenia. Na przykład, kurzajka na palcu może zostać przeniesiona na twarz podczas pocierania nosa, a kurzajka na stopie może rozprzestrzenić się na inne miejsca na tej samej stopie lub na drugą stopę poprzez kontakt z podłogą w domu lub w miejscach publicznych.
Należy również wspomnieć o specyficznych sytuacjach, które sprzyjają zakażeniu. Na przykład, osoby pracujące w zawodach, gdzie ręce są często narażone na wilgoć i drobne urazy (np. pracownicy gastronomii, fryzjerzy, pracownicy fizyczni), mogą być bardziej narażone na infekcję. Podobnie, osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, które osłabiają barierę ochronną skóry, są bardziej podatne na wniknięcie wirusa HPV.
Czynniki sprzyjające rozwojowi kurzajek u dzieci i dorosłych
Rozwój kurzajek, choć spowodowany tym samym wirusem HPV, może być inaczej uwarunkowany w zależności od wieku. U dzieci układ odpornościowy jest często jeszcze w trakcie kształtowania się, co czyni je bardziej podatnymi na nowe infekcje. Dzieci często nie zdają sobie sprawy z ryzyka przenoszenia wirusów, chętniej dzielą się zabawkami, a także częściej obgryzają paznokcie czy wkładają ręce do ust, co ułatwia wirusowi wniknięcie do organizmu. Miejsca takie jak przedszkola, szkoły i place zabaw są naturalnymi ogniskami zakażeń wirusowych, w tym HPV.
U dorosłych, choć układ odpornościowy jest zazwyczaj bardziej dojrzały i lepiej radzi sobie z patogenami, czynniki takie jak przewlekły stres, niewłaściwa dieta, brak wystarczającej ilości snu, choroby przewlekłe (np. cukrzyca) lub stosowanie leków immunosupresyjnych mogą znacząco osłabić ich naturalną obronę. W takich sytuacjach nawet kontakt z wirusem, który wcześniej nie wywołałby żadnych objawów, może doprowadzić do rozwoju kurzajek. Okresy rekonwalescencji po chorobach lub znaczące zmiany w stylu życia mogą również wpłynąć na podatność organizmu.
Niezależnie od wieku, pewne nawyki i warunki środowiskowe zwiększają ryzyko infekcji wirusem HPV. Należą do nich:
- Uszkodzenia naskórka: Drobne skaleczenia, zadrapania, pęknięcia skóry, suchość skóry stanowią otwartą drogę dla wirusa.
- Wilgotne środowisko: Częste przebywanie w wilgotnych miejscach, takich jak baseny, sauny, czy nawet praca w wilgotnych warunkach, sprzyja aktywności i namnażaniu się wirusa.
- Osłabienie odporności: Jak wspomniano, stres, choroby, niedobory żywieniowe, czy przyjmowanie niektórych leków znacząco zwiększają podatność.
- Kontakt z osobami zakażonymi: Bezpośredni kontakt skóra do skóry lub korzystanie ze wspólnych przedmiotów, które mogły mieć kontakt z kurzajkami.
- Autoinfekcja: Przenoszenie wirusa z istniejącej kurzajki na inne części ciała.
Ważne jest, aby pamiętać, że kurzajki są zaraźliwe, a ich powstawanie jest procesem wynikającym z interakcji wirusa z naszym organizmem. Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków profilaktycznych i leczniczych, aby zminimalizować ryzyko infekcji i skutecznie pozbyć się istniejących zmian.
Jak wygląda początek kurzajki i jakie są jej cechy charakterystyczne
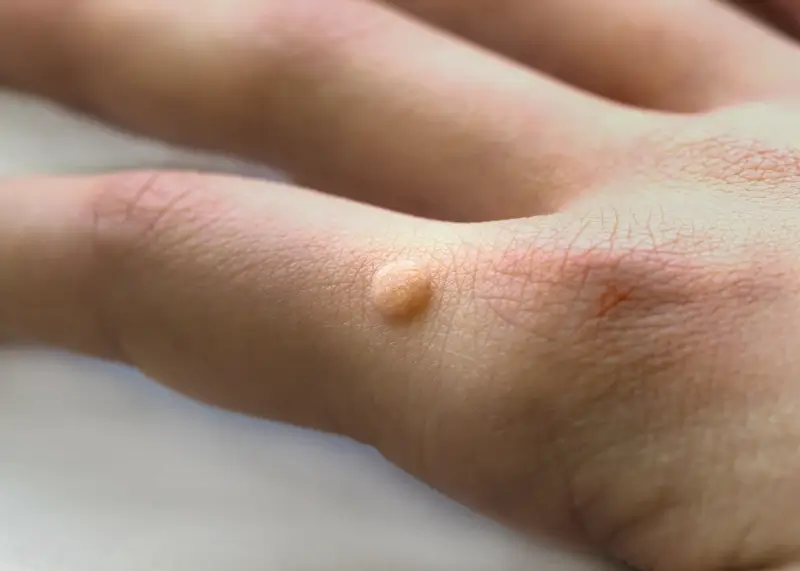
Początek kurzajki często jest trudny do zauważenia i może być mylony z innymi, niegroźnymi zmianami skórnymi. Zazwyczaj pierwszy objaw to mała, niepozorna grudka na skórze, która może być lekko szorstka w dotyku. Początkowo może być płaska i mieć kolor zbliżony do otaczającej skóry, co utrudnia jej identyfikację. Z czasem, pod wpływem namnażania się zainfekowanych komórek naskórka, grudka zaczyna rosnąć i staje się bardziej widoczna.
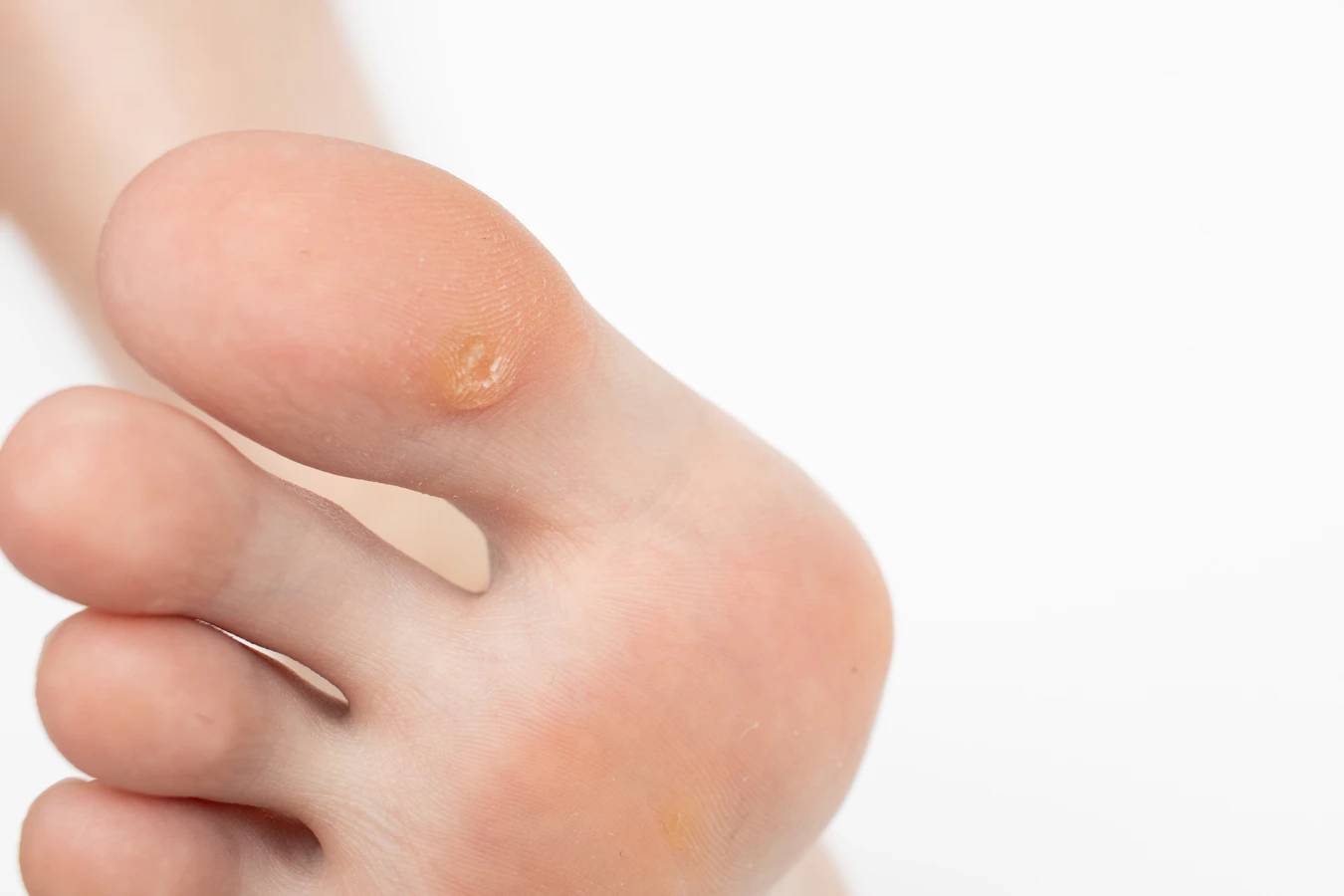
Charakterystyczną cechą rozwijającej się kurzajki jest jej nierówna, brodawkowa powierzchnia. Może być ona szorstka, chropowata, a czasem przypominać kalafior lub guzek. Kolor kurzajki może się różnić w zależności od miejsca jej występowania i indywidualnych cech skóry, ale zazwyczaj jest cielisty, jasnobrązowy lub szary. W niektórych przypadkach, zwłaszcza na stopach, kurzajka może być wgłębiona w skórę, a jej powierzchnia może być pokryta drobnymi, czarnymi punkcikami. Te punkciki to zatkane naczynia krwionośne, które są typowym objawem kurzajki.
Lokalizacja kurzajek jest również istotnym wskaźnikiem. Najczęściej pojawiają się na miejscach narażonych na urazy i kontakt z wirusem, takich jak dłonie (zwłaszcza palce i okolice paznokci), stopy (podeszwy, pięty), łokcie i kolana. Na stopach kurzajki mogą być szczególnie bolesne, ponieważ nacisk podczas chodzenia powoduje ich wgłębianie się w skórę i ucisk na zakończenia nerwowe.
Warto zaznaczyć, że kurzajki zazwyczaj nie są bolesne w początkowej fazie rozwoju, chyba że znajdują się w miejscu narażonym na ciągłe tarcie lub ucisk, jak na przykład na podeszwie stopy. Mogą jednak powodować dyskomfort, a w niektórych przypadkach stać się źródłem krwawienia, zwłaszcza jeśli zostaną zadrapane lub usunięte w niewłaściwy sposób. Odczuwanie swędzenia jest również możliwe, choć rzadziej spotykane.
Oto kluczowe cechy, które pomagają w rozpoznaniu kurzajki:
- Nierówna, szorstka powierzchnia, przypominająca brodawkę lub kalafior.
- Zmiana koloru skóry na cielisty, jasnobrązowy lub szary.
- Występowanie drobnych, czarnych punkcików (zatkanych naczyń krwionośnych), szczególnie widocznych na kurzajkach stóp.
- Zazwyczaj brak bólu, chyba że w miejscach narażonych na ucisk.
- Częste lokalizacje na dłoniach, palcach, stopach, łokciach i kolanach.
Różnicowanie kurzajek z innymi zmianami skórnymi i kiedy szukać pomocy
Kurzajki, mimo swoich charakterystycznych cech, mogą być mylone z innymi zmianami skórnymi, co czasami prowadzi do nieprawidłowej diagnozy i leczenia. Jedną z najczęstszych pomyłek jest odróżnienie kurzajki od odcisku lub modzela. Odciski i modzele są zazwyczaj wynikiem nadmiernego ucisku lub tarcia i mają gładką, twardą powierzchnię, często z żółtawym zabarwieniem. W przeciwieństwie do kurzajek, nie są one wywołane przez wirusa i zazwyczaj nie mają widocznych czarnych punkcików.
Inne zmiany skórne, które mogą przypominać kurzajki, to brodawki łojotokowe, które są łagodnymi zmianami nowotworowymi skóry, zwykle pojawiającymi się u osób starszych. Mają one często bardziej woskowatą lub łuszczącą się powierzchnię i mogą mieć ciemniejszy kolor. Czasami kurzajki mogą być mylone z znamionami barwnikowymi, choć znamiona zazwyczaj mają bardziej regularny kształt i jednolitą barwę.
W przypadku pojawienia się nietypowych zmian skórnych, lub gdy mamy wątpliwości co do ich charakteru, zawsze warto skonsultować się z lekarzem dermatologiem. Szczególnie niepokojące objawy, które powinny skłonić do wizyty u specjalisty, to:
- Szybki wzrost zmiany lub jej rozprzestrzenianie się.
- Zmiana koloru, kształtu lub wielkości zmiany.
- Krwawienie, sączenie się lub owrzodzenie zmiany.
- Silny ból, swędzenie lub pieczenie towarzyszące zmianie.
- Obecność wielu zmian, które szybko się pojawiają.
- Podejrzenie, że zmiana może być czymś więcej niż zwykłą kurzajką, zwłaszcza jeśli występuje w nietypowym miejscu lub towarzyszą jej inne objawy.
Lekarz jest w stanie prawidłowo zdiagnozować zmianę skórną, ocenić jej charakter i zaproponować odpowiednią metodę leczenia. W przypadku kurzajek, lekarz może zalecić leczenie farmakologiczne, krioterapię, laseroterapię, elektrokoagulację lub inne metody, w zależności od rodzaju, lokalizacji i wielkości brodawki. Wczesna diagnoza i odpowiednie leczenie są kluczowe dla uniknięcia komplikacji i zapewnienia skutecznego pozbycia się kurzajek.
„`